Папиллома — это поражение кожи и слизистых оболочек, вызванное вирусом папилломы человека.
Возбудители — вирусы рода Папилломавирус. В настоящее время их известно более 60 вариантов, болезнетворными признано 32.
Пути передачи — контактный (через микротравмы кожи), половой, перинатальный (в родах).

Проявления папиллом
- Кожные папилломы (бородавки).
Наиболее часто наблюдают на руках, реже — на других участках тела. Локальные поражения типичны для детей и подростков. У пациентов с иммунодефицитными состояниями поражения бородавками могут принимать распространенный характер. Продолжительность инкубационного периода составляет 1-6 месяцев. Максимальное содержание вируса в поражённых тканях отмечают через 6 месяцев после заражения. - Вульгарные (простые) папилломы.
Их возбудитель — вирус папилломы человека (ВПЧ). Такая форма проявляется твёрдыми шишками с грубой ороговевающей поверхностью диаметром 1 мм и более, с тенденцией к слиянию. Вульгарные папилломы часто занимают обширную площадь. Они могут появляться в любом месте, но чаше расположены на тыльной стороне ладоней и пальцев, у детей — на коленях. Одиночная папиллома может существовать несколько месяцев и даже лет, практически не изменяясь, но возможно и быстрое распространение процесса. Известны единичные случаи перерождения папилломы в опухоль. Распространению процесса способствуют иммунодефицитные состояния. - Подошвенные папилломы.
Возбудителем является ВПЧ-1 (глубокая форма), ВПЧ-2 (мозаичные бородавки) и ВПЧ-4 (незначительные поражения). Процесс начинается с появления маленькой блестящей шишечки, приобретающей признаки типичной папилломы, окружённой выступающим ободком. Иногда вокруг одной папилломы появляются многочисленные дочерние образования, напоминающие пузырьки — мозаичные бородавкиПодошвенные папилломы могут быть болезненными и затруднять ходьбу. Длительность их существования различна. В некоторых случаях, особенно у детей, возможно самопроизвольное исчезновение любого количества папиллом.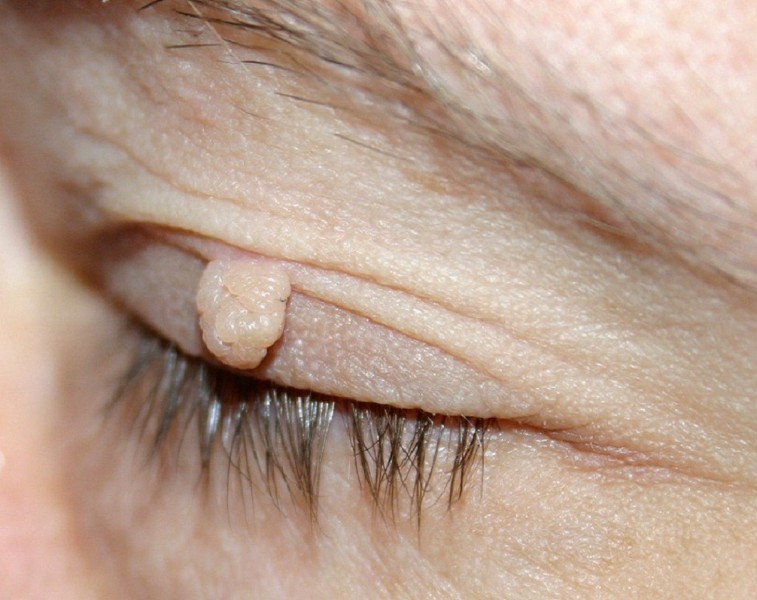
- Данную форму заболевания часто путают с мозолями, появляющимися в местах давления на пальцах или между пальцами. Мозоли, в отличие от папиллом, имеют гладкую поверхность с кожным рисунком.
- Плоские папилломы.
Их возбудитель — ВПЧ-3 и ВПЧ-10. Представлены гладкими, уплощёнными шишечками цвета нормальных кожных покровов (светло-жёлтые или слегка окрашенные). По форме могут быть округлыми или многоугольными. Появление плоских папиллом, в основном у детей, обычно сопровождается зудом, воспалением поражённого участка, покраснением, болезненностью. - Нитевидные папилломы (акрохорды).
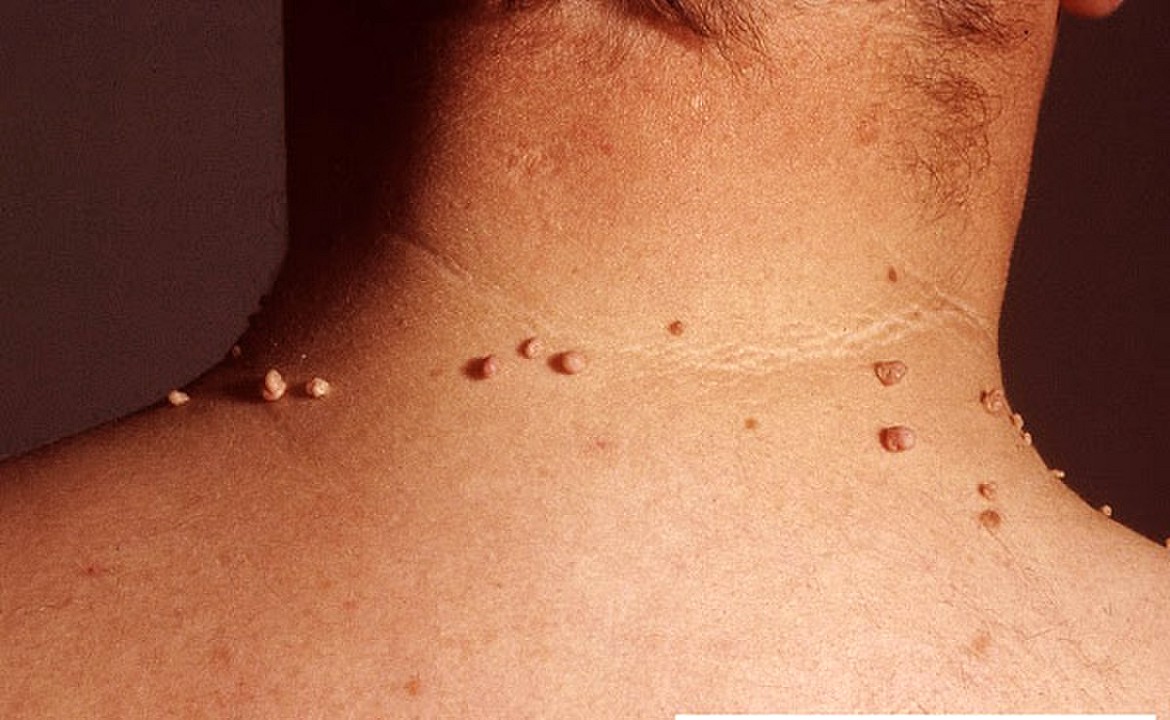
Встречаются у 50% населения старше 50 лет чаще в области подмышечных впадин, в паху, на шее, вокруг глаз. Процесс начинается с появления мелких желтоватых или слегка окрашенных шишечек, затем увеличивающихся и превращающихся в удлинённые плотные эластичные образования размером до 5—6 мм. В местах возможной травматизации папилломы могут воспаляться. Самопроизвольного их исчезновения не происходит. - Локальная эпителиальная гиперплазия (болезнь Бека).
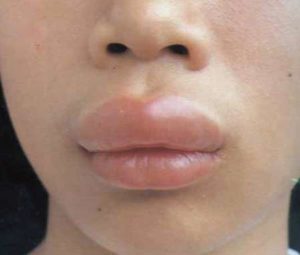
Возбудители — вирусы папилломы человека 13 и 32. Впервые болезнь описана у американских индейцев. Наблюдают на слизистых оболочках полости рта, языка, губ в виде мелких сливающихся сосочковых возвышений. - Бородавчатая эпидермодисплазия (болезнь Левандовского-Лютца).
Возбудители — ВПЧ-5, 8, 9, 12, 14, 15, 17, 19-29. Регистрируют редко. Заболевание более характерно для детского и раннего подросткового возраста, иногда носит семейный характер. Проявляется появлением множественных уплощённых красно-коричневых пятнистых папиллом на кистях и стопах. У трети пациентов наблюдают злокачественное перерождение, особенно на открытых участках тела подверженных солнечному облучению. - Остроконечные кондиломы.
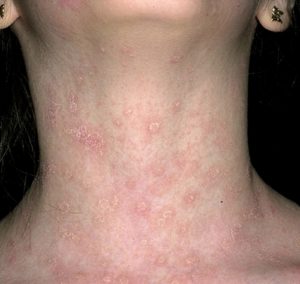
Возбудители остроконечных кондилом — вирусы папилломы человека низкого (6, 11), среднего (31, 33, 35) и высокого (16, 18) онкологического риска. Вирусы передаются половым путём. Продолжительность инкубационного периода от нескольких недель до месяцев. В некоторых случаях поражения минимальны, часто остаются незамеченными. Инфицированные клетки подвержены злокачественному перерождению. В большинстве случаев длительный и распространённый процесс сопровождает иммунодефицитные состояния.Рак шейки матки наиболее часто выявляют у женщин, страдающих остроконечными кондиломами. В большинстве случаев, несмотря на возраст пациенток, методом гибридизации ДНК выявляют вирусный геном. Возбудитель — ВПЧ-18. - Ювенильный папилломатоз гортани (веруккозный ларингит).
Возбудители — ВПЧ-6 и ВПЧ-11. Регистрируют редко. В большинстве случаев папилломатоз выявляют у детей до 5 лет, заразившихся в родовых путях матери. Наблюдают появление характерных разрастаний на голосовых связках, приводящих к речевым затруднениям и нарушениям циркуляции воздуха в верхних отделах дыхательного тракта.
Лечение папиллом
В настоящее время единого международного стандарта лечения папиллом нет. В официальных руководствах лечения пока включены
- цитостатики (противоопухолевые препараты),
- крио-лазер,
- электродеструкция.
Ещё одним из популярных способов борьбы с проявлениями вируса является электрокоагуляция папиллом. При электрокоагуляции папиллом тут Вы получите высококвалифицированную помощь в лечении данного заболевания.
Изопринозин – противовирусное средство, которое подавляет размножение вирусов. Кроме противовирусного действия, препарат обладает и иммуномодулирующими свойствами. Показаниями для применения Изопринозина являются вирусные инфекции у пациентов с нормальной и ослабленной иммунной системой, в том числе заболевания, вызванные вирусами герпеса, вирусами кори, паротита, цитомегаловирусом, вирусом Эпштейна–Барра; вирусный бронхит; острые и хронические вирусные гепатиты B и C; заболевания, вызванные вирусом папилломы человека; подострый склерозирующий панэнцефалит; хронические инфекционные заболевания мочевыводящей и дыхательной систем; профилактика инфекций при стрессовых ситуациях и др.

При выявлении остроконечных кондилом в области вульвы и влагалища назначается Изопринозин по 50 мг/кг в сутки, 5 дней тремя курсами с перерывом в месяц.
Другие методы лечения папиллом:
- При кожных и вульгарных (простых) папилломах — оперативное удаление(криодеструкция, удаление лазером в сочетании с коррекцией иммунитета).
- При подошвенных — криодеструкция, лазерная и/или диатермокоагуляция.
- Мозаичные папилломы наиболее трудно поддаются лечению. При их исчезновении, особенно у детей, наблюдают признаки воспаления.
- При плоских формах — криотерапия с коррекцией иммунитета.
- При нитевидных (акрохордах) — диатермокоагуляция.
- При локальной эпителиальной гиперплазии — криотерапия с коррекцией иммунитета.
- При бородавчатой эпидермодисплазии — криотерапия или диатермокоагуляция с последующей коррекцией иммунитета.
- При остроконечных кондиломах — удаление кондилом криотерапией, лазерным иссечением или диатермокоагуляцией и обязательная коррекция иммунитета.
Для разрушения генитальных кондилом возможно применение подофиллина, трихлоруксусной кислоты, 5% фторурацилового крема.
Лечение генитальных папиллом может быть затруднено при других половых инфекциях (хламидиоз, бактериальный вагиноз, герпес, ЦМВ-инфекция и т.д.). В этих случаях лечение проводят параллельно.
При ювенильном папилломатозе гортани — хирургическое лечение с обязательной коррекцией иммунного статуса.