Чума – это патология, относится к разряду острых, особо опасных трансмиссивных инфекций зоонозного характера, протекающие с выраженными интоксикационными проявлениями, в основе которых положен серозно-геморрагическое воспаление лимфатических узлов, легочной паренхимы, результатом которых является развитие сепсиса.
Чума – это патология, относится к разряду острых, особо опасных трансмиссивных инфекций зоонозного характера, протекающие с выраженными интоксикационными проявлениями, в основе которых положен серозно-геморрагическое воспаление лимфатических узлов, легочной паренхимы, результатом которых является развитие сепсиса.
Инфекционистами было зарегистрировано множество природных эпидемиологических очагов чумы, которые по площади занимают до 7% суши во всем мире, за исключением Австралии и Антарктиды. По сей день, всемирная ассоциация здравоохранения регистрирует несколько сотен эпизодов чумы среди людей. Природные очаги чумы располагаются преимущественно в равнинных регионах и реже в горах.
Инфекционистами принято разделять природные очаги данной инфекционной патологии на очаги крысиной чумы» и «очаги дикой чумы». Чума в природных условиях проявляется как эпизоотия среди грызунов. Среди людей основную группу риска по развитию чумы составляют мужчины молодого и среднего возраста, которые занимаются отгонным скотоводством и охотой.
Резервуаром инфекции при чуме в антропургических очагах являются черные и серые крысы. Эпидемиологические особенности легочной и бубонной формы чумы значительно разнятся. Бубонная чума характеризуется сравнительно медленным нарастанием клинических проявлений, в то время как для легочной чумы характерно быстрое распространение инфекции в короткие сроки, обусловленное легкой передачей возбудителя.
Так, пациенты, которые страдают на бубонную форму чумы является малоконтагиозными и по незаразными, несмотря на то, что их биологические выделения содержат бактерии и только в содержании бубен отмечается наличие небольшого количества возбудителей. Другая ситуация наблюдается при осложненном течении бубонной формы чумы, когда у пациента развивается вторичная септическая пневмония, передается воздушно-капельным путем. В этом случае развиваются массовые эпидемии легочной чумы, отличающиеся очень высоким уровнем контагиозности.
Развитие чумы происходит, как правило, последовательно: сначала развивается бубонная форма, после чего отмечается развитие легочной чумы, которая впоследствии становится ведущей и эпидемиологически опасной. Последние научные исследования, посвященные изучению особенностей патогенеза чумы, пришли к выводу, что бактерия, которая является возбудителем чумы, может длительное время сохранять жизнеспособность в почве. Грызуны, роющие норы в загрязненной возбудителями чумы почве, инфицируются первично.
История болезни чума
В настоящее время присутствуют неопровержимые доказательства того, что эпидемии чумы, как высококонтагиозного инфекционного заболевания, встречались еще в древние времена. Название «чума» происходит от арабского термина «джумба», в переводе означает «боб», так как визуальные клинические проявления в виде увеличения лимфатических узлов ассоциативно схожи с бобами по форме и размерам.
За всю историю существования медицины во всем мире было зарегистрировано три пандемии данной инфекции. В VI веке в европейских странах, а также регионах Ближнего Востока развилась первая пандемия, которую именовали «юстиниановой чумой», что стала причиной гибели 100 миллионов человек. Менее интенсивной и в то же время крупномасштабной пандемией была вторая пандемия чумы, которую инфекционисты назвали «черной смертью», которая изначально развилась в Азии и позже распространилась на страны Европы в 1348. Уровень летальности при второй пандемии чумы составил 50 миллионов случаев, что соответствует более 25% населения всей Европы.
Наибольшие потери от чумы отмечались в Венеции, 75% жителей которой были заражены этим опасным для жизни заболеванием человека. Во время пандемии в Венеции были разработаны первичные меры предупреждения «болезни чума» в виде карантинных мероприятий сроком на сорок суток. В 1352 г. первые эпизоды заболевания начали регистрировать инфекционисты в России, где значительно преобладала заболеваемость на легочную форму чумы. В дальнейшем начали превалировать случаи заболевания бубонной чумой, что стало причиной резкого снижения и полного исчезновения до 1894 года данной патологии.
Третья и последняя пандемия чумы датируется 1894 годом, когда заболевание охватило до 87 городов в Гонконге и Кантоне с последующим распространением инфекции на отдаленные территории. Последняя пандемия унесла жизни 87 миллионов людей и вместе с тем, в этот период были разработаны эффективные меры предупреждения болезни чума, позволяющие снизить риск развития повторных эпидемий.
Доказательство распространение чумы с помощью зараженных крыс был разработан французским ученым А.с Иерсеном, именем которого была названа бактерия, которая является возбудителем чумы. В 1912 году в России учеными была установлена природная очаговость чумы, а спустя десять лет была разработана первая эффективная противочумная вакцина. Меры предупреждения болезни чума, разработанные в течение этих пандемий, стали причиной ликвидации возможности развития эпидемии этого заболевания, хотя спорадические случаи чумы ежегодно регистрируемых в природных очагах.
Возбудитель чумы
Единственным известным в настоящее время возбудителем чумы является грамотрицательная бактерия Y. Pestis, не отличается подвижностью, относится к роду Yersinia семейства Enterobacteriaceae. Если рассматривать морфологические и биохимические признаки возбудителя чумы, то она схожа с бактериями, вызывающие псевдотуберкулез, иерсиниоз , туляремию и пастереллез, которые способны вызывать тяжелые поражения не только грызунов, но и организма людей.
Возбудитель чумы может значительно различаться по степени вирулентности, однако, для его быстрого роста обязательным является наличие гемолизированной крови в питательной среде. Чумная палочка по своему антигенному составу очень разнообразна, так как содержит около 30 различных антигенов, а также обладает способностью продуцировать как экзо-, так и эндотоксины. В роли защитного барьера в бактерии выступает капсулой, которая защищает бактерию от поглощения лейкоцитами, в то время как V и W-антигены предотвращают лизис бактерий в фагоцитах, поэтому возбудители чумы способны размножаться внутриклеточно.
Чумная палочка не отличается высокой устойчивостью по отношению к таким факторам окружающей среды как ультрафиолетовые лучи, атмосферный кислород, повышенная температура, кислая реакция среды, химические вещества (дезинфектанты), и в то же время бактерия способна длительное время сохранять жизнедеятельность в условиях низких температур и даже замораживание.
Основным резервуаром и вместе с тем источником распространения чумы являются дикие грызуны, которые распространены повсеместно в виде сурков, сусликов, песчанок, полевок, пищух. Антропургические очаги чумы отличаются тем, что в качестве источника инфекции выступают синантропные крысы, живущие в канализационных трубах. В последнее время были зарегистрированы случаи распространения чумы через кошек. Как исключение чума может распространяться к человеку через верблюдов.
Большинство грызунов переносит острую форму чумы, которая быстро провоцирует развитие летального исхода и тем самым прекращает эпизоотию. Грызуны, у которых жизненный цикл предусматривает период спячки, могут переносить чуму в латентной форме, а в весенний период становиться источниками распространения инфекции, тем самым способствуя сохранению природного очага в этом регионе.
Человек, страдающий чумой в активном периоде, что также может выступать в роли источника инфекции, особенно при легочной форме. Наибольшую эпидемиологическую опасность распространения инфекции представляют трупы больных, умерших от чумы, которые до одного месяца могут содержать активные чумные бактерии.
При чуме может наблюдаться различные механизмы передачи инфекции, однако самым распространенным является трансмиссивный. Воздушно-капельный путь передачи инфекции наблюдается только при легочной форме заболевания. В роли переносчиков возбудителей чумы выступают блохи, клещи, которые поддерживают эпизоотический процесс в природных условиях и передают возбудителей синантропным грызунам, переносящим инфицированных блох к человеку. Заражение восприимчивого организма человека происходит в момент укуса зараженным насекомым. Максимальная контагиозность зараженных насекомых наблюдается в течение семи недель, но может храниться в течение года. Контактный и алиментарный путь заражения человека становится возможным при обработке убитых зараженных диких животных и употреблении их в пищу.
Уровень естественной восприимчивости людей достаточно высок, что становится причиной возможного повторного заражения человека даже после полного выздоровления. Такой высокий уровень контагиозности объясняется тем, что возбудитель чумы способен к быстрому размножению и выработка факторов проницаемости в виде нейраминидазы, фибринолизин, пестицина, а также антифагинов, подавляют фагоцитоз. Механизмы способствуют развитию быстрого и массивного лимфогенного и гематогенного диссеминирования в структуры мононуклеарно-фагоцитарной системы. Вследствие развития массивной антигенемии, выброса медиаторов воспаления, происходит развитие нарушений в микроциркуляторном русле, ДВС-синдрома и инфекционно-токсического шока .
Этиопатогенез развития чумы предполагает смену трех последовательных стадий. Первично после попадания в организм большая концентрация возбудителей лимфогенно распространяется и концентрируется в лимфатических узлах, формируя чумной бубон, сопровождающееся воспалительными, геморрагическими и некротическими изменениями в лимфатических узлах. На следующей стадии бактерии распространяются в циркулирующей крови, что сопровождается развитием сильного токсикоза и изменения реологических свойств крови, нарушениям микроциркуляции и геморрагических проявлений в различных структурах человеческого организма. На поздней критической стадии отмечается повсеместная диссеминация и развитие сепсиса и острой сердечной недостаточности , которые становятся причиной летального исхода.
Симптомы и признаки чумы
Средняя продолжительность инкубационного периода при чуме составляет шесть суток, однако септические формы чумы отличаются значительным сокращением периода инкубации до двух суток. Максимально возможная продолжительность инкубационного периода составляет девять суток.
Характерными особенностями клинической картины чумы являются острый дебют симптомов, которые проявляются в виде быстрого нарастания температурной реакции, потрясающего озноба и раннего развития интоксикационного симптомокомплекса. Патогномоничными клиническими признаками раннего периода чумы является появления болевого синдрома в пояснично-крестцовой области, миалгии, артралгии и головной боли.
Интоксикационный синдром при чуме очень выражен и проявляется кровавой рвотой, интенсивной жаждой, психоэмоциональным возбуждением (двигательная активность, стремление куда-то бежать, галлюцинации и бредовые идеи). Речь у больного чумой невнятная, а походка шаткая. В некоторых ситуациях может наоборот отмечаться заторможенность и апатия, невозможность даже встать с кровати.
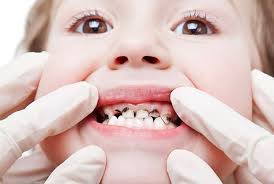
Визуальными объективными признаками чумы является появление гиперемии и одутловатости лица, инъецированности склер. Лицо приобретает характерные черты «ужаса», что вошло в историю как «маска чумы». В терминальной стадии заболевания при прогрессировании ДВС-синдрома у пациента развивается разлитая геморрагическая сыпь. Патогномоничным признаком объективной чумы является появление густого белого налета на поверхности языка. Негативное влияние интоксикационного синдрома на структуры сердечно-сосудистой системы проявляется выраженной тахикардией , аритмией и прогрессирующим падением артериального давления. В терминальной стадии развития чумы у пациента наблюдаются признаки почечной недостаточности в виде олигурии и даже анурии.
Инфекционистами в своей практической деятельности приходится разделять чуму на клинические варианты: локальная чума (кожный, бубонный, кожно-бубонный вариант), генерализованная чума (первично-септический и второй-септический вариант), наружно-диссеминированная чума (первично-легочную, вторично-легочной и кишечный вариант).
Кожная чума проявляется карбункулезом в проекции непосредственного внедрения в кожные покровы возбудителя. Первично на поверхности кожи пустула, резко болезненна при пальпации, окруженная инфильтрированным, гиперемированным ободком. Позже пустулы вскрываются с образованием язвы, которая со временем может значительно увеличиваться в размерах. Процесс заживления язвы заключается в образовании черного струпа и грубых рубцовых изменений кожи.
Наиболее распространенной клинической форме чумы является бубонная, при которой первичные патологические изменения локализуются в лимфатических узлах соответственно локализации внедрения возбудителя. Чаще всего отмечается одиночное повреждение, резко болезненное и плотная при пальпации, которое склонно к гнойному расплавлению и распространению инфекции на другие участки. Продолжительность активной клинической симптоматики при бубонной чуме составляет около семи суток, после чего наступает длительный реконвалесцентный период. Результатом патологических изменений лимфатических узлов является их самостоятельное рассасывание, язва и склерозирование.
Первично-септическая чума отличается коротким инкубационным периодом, составляют две суток и молниеносным нарастанием интоксикационных проявлений с геморрагическим компонентом в внутрикожных кровоизлияниях, желудочно-кишечных и почечных кровотечений с последующим формированием инфекционно-токсического шока. При условии полного отсутствия медикаментозной коррекции первично-септическая чума имеет 100% показатель летальности.
Первично-легочная чума отличается крайне коротким инкубационным периодом, составляют несколько часов, и остро выраженным интоксикационным синдромом. Дыхательные расстройства при данной форме чумы проявляются в виде сильного кашля, резких болей в грудной клетке, прогрессирующей одышки. Кашель чаще всего становится причиной выделения большого количества пенистой мокроты с примесью крови. Данные объективного осмотра и инструментального обследования пациента не отличаются патогномоничностью, что значительно затрудняет раннюю верификацию диагноза. Терминальная стадия чумы сопровождается сопорозным состоянием, усилением дыхательных расстройств и прогрессированием ДВС-синдрома.
Диагностика чумы
Клинические проявления, имеющиеся у пациента, страдающего кожной, бубонной и кожно-бубонную форму чумы, требуют дифференцировки с такими патологиями как туляремия, карбункулез, лимфаденопатия . Легочная и септическая чума, что сопровождается развитием неспецифических клинических проявлений, требует проведения дифференциальной диагностики с другими заболеваниями легких воспалительной природы.
В первую очередь при оценке клинических проявлений, имеющихся у пациента, страдающего чумой, следует обращать внимание на быстро прогрессирующие тяжелые интоксикационные проявления в виде высокой температуры тела, потрясающего озноба, рвоты, мучительной жажды, психомоторного возбуждения, двигательного беспокойства, бреда и галлюцинаций. Во время первичного объективного осмотра, лечащего врача должен насторожить наличие у пациента невнятной речи, шаткой походки, одутловатого гиперемированного лица с инъекцированными склерами, выражение страдания или ужаса на лице, «мелового языка». Кроме того, клиническими диагностическими маркерами чумы являются нарастающие проявления сердечно-сосудистой, почечной и легочной недостаточности.
Лабораторная диагностика чумы основывается на применении микробиологического, иммуносерологического, биологического и генетического метода исследования пациента. Уже при рутинном анализе гемограммы пациента в остром периоде отмечается появление лейкоцитоза , нейтрофилии со сдвигом лейкоцитарной формулы влево, увеличение показателя СОЭ.
Для осуществления выделения возбудителя чумы оборудуются специализированные режимные лаборатории, которые специализируются на диагностике особо опасных инфекций. Лабораторному исследованию подлежат все пациенты, у которых отмечается наличие специфических клинических проявлений чумы, а также лица, у которых отмечается немотивированное повышение температуры тела, что находятся в природном очаге чумы.
Для проведения бактериологического исследования используются материалы, забранные как у пациентов, так и трупов в виде пунктатов из бубонов и карбункулов , отделяемое язв, мокрота и слизь из ротоглотки, крови. Биологическое подтверждение чумы проводится методом пассажа на лабораторных животных, которые погибают на седьмые сутки заражения.
Серологические методики диагностики при чуме используются крайне редко из-за трудоемкости и продолжительности их проведения.
Самым эффективным и быстрым методом лабораторного подтверждения чумы является ПЦР — анализ, который выявляет бактерию чумы в организме зараженного человека уже через шесть часов после применения. Максимальной достоверностью имеет бактериологический анализ, который позволяет выделить чистую культуру возбудителя и провести ее идентификацию.
Лечение болезни чума
Больные, больные чумой, подлежат исключительно стационарного лечения. Выбор эффективного этиотропного препарата, его дозы и схемы лечения напрямую зависят от формы заболевания, но средняя продолжительность этиотропного лечения составляет десять суток. Назначение лекарственных средств этиотропного профиля следует начинать при появлении первых клинических маркеров, не дожидаясь результатов лабораторного анализа. Для того, чтобы эффективность антибактериальной терапии при чуме достигла максимального значения, следует использовать оценку чувствительности имеющихся у пациента бактерий к действию того или иного антибактериального средства.
Так, кожная форма чумы эффективно лечится Ко-тримоксазолом по одной таблетке четыре раза в сутки. Препаратом выбора при бубонной чумы является Левомицетин в расчетной суточной дозе 80 мг на 1 кг веса пациента в сочетании со Стрептомицином, что применяются в расчетной суточной дозе 50 мг на 1 кг веса пациента. Антибактериальные препараты при чуме следует вводить внутривенно.
При легочной и септической форме чумы предпочтительно использовать сочетанное применение Левомицетина и Стрептомицина с дополнительным назначением Доксициклина в суточной дозе 300 мг или Тетрациклина в суточной дозе 6 г перорально.
Этиотропная терапия обязательно должна подкрепляться массивным дезинтоксикационными мероприятиями, которые предусматривают парентеральное введение 5% раствора Альбумина в объеме 2 мл на кг веса пациента со скоростью 60 капель в минуту, Реополиглюкина в объеме 20 мл на кг веса пациента, Гемодеза в объеме 300 мл, Кристаллоидных растворов внутривенно, а также применение методов экстракорпоральной детоксикации. Кроме того, для купирования микроциркуляторных нарушений следует использовать внутривенное ведение 2% раствора Трентала в суточной дозе 600 мг в сочетании с Солкосерилом в объеме 20 мл, Пикамилоном в разовой дозе 005 г.
При кожно-бубонную форму чумы кроме парентеральной антибактериальной терапии следует использовать местное антибактериальное лечение с использованием Стрептомициновой мази.
После окончания антибактериальной терапии обязательным является осуществление трехкратного бактериологического контроля пунктата из бубонов, а также других биологических материалов (мокрота, слизь дыхательных путей и каловые массы). Выписка пациентов должна осуществляться не только после купирования клинических проявлений, но и нормализации результатов бактериологического контроля.
Профилактика чумы
Эпидемиологические мероприятия, что применяются в полном объеме в определенной степени определяют прогноз для эпизоотического и эпидемического распространения чумы в конкретных природных очагах и предусматривают проведение учета данных по уровню заболеваемости данным инфекционным заболеванием во всем мире. Обязанностью всех учреждений санитарно-эпидемиологического профиля является немедленное оповещения Всемирной организации здравоохранения о каждом эпизоде чумы, интенсивности распространения заболеваемости, эпизоотии среди грызунов и применяются профилактические меры.
Первоочередной задачей контролирующих органов является использование профилактических мер, исключающих завоза чумы из других стран и предупреждения возникновения случаев заболевания людей в энзоотических очагах. Меры профилактического значения в энзоотическом очаге заключаются в наблюдении за составом и численностью грызунов, а также лабораторное обследование на предмет инфицирования возбудителем чумы. Выявления эпизоотии чумы должна в обязательном порядке сопровождаться дератизацией и дезинсекционными мероприятиями. Синантропные грызуны должны подвергаться уничтожению в ситуации, когда их количество достигает 15%, даже при отсутствии у них признаков инфицирования чумной палочкой.
В ситуации, когда в регионе наблюдается эпизоотия чумы, особенно если наблюдается заражения чумной палочкой домашних животных, целесообразно применять профилактическую иммунизацию населения. Каждое учреждение, занимающееся лечебной и профилактической деятельностью, должно быть оснащено в полном объеме медикаментами и средствами личной противочумной защиты. В каждой стране должны организовываться специализированные противочумные учреждения, функцией которых является обеспечение мер по предупреждению заражения людей чумой, а также предупреждение распространения инфекции за пределы природных очагов.
Противочумные мероприятия в эпицентре очага включают в себя все способы ликвидации и локализации очага, границы которого определяются на основании данных эпидемиологической обстановки, учета возможных способов передачи инфекции, санитарно-гигиенического состояния, интенсивности миграционной населения. Решение о введении на эпидемиологически опасной территории противочумного карантина принимается Чрезвычайной противоэпидемической комиссией.
Отдельно следует отметить, что транспортировка больных чумой пациентов, а также лиц с лихорадкой неизвестной этиологии, должна осуществляться с учетом всех действующих санитарных правил по биологической безопасности. Допускается совместное размещение пациентов, которые страдают на бубонную чуму, однако пациенты с легочной чумой должны помещаться в отдельные инфекционные боксы для предотвращения внутрибольничного распространения инфекции.
Выписка пациентов, которые перенесли бубонную форму чумы должна осуществляться не ранее чем через месяц после начала медикаментозной терапии, а показанием для выписки пациентов, которые страдают на легочную чуму, является полная нормализация лабораторных показателей. Диспансерное наблюдение за лицами, которые перенесли чуму в любом клиническом варианте, должно проводиться в течение трех месяцев.
В очаге чумы обязательно должна проводиться текущая и заключительная дезинфекция с использованием хлорсодержащих дезинфицирующих веществ, к которым чумная палочка крайне чувствительна. Лица, которые контактировали с больными чумой, их зараженными вещами, также подлежат карантинному наблюдению в течение шести суток.
Чума – какой врач поможет ? При наличии или подозрении на развитие чумы следует немедленно обратиться за консультацией к такому врачу как инфекционист.