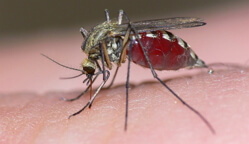
 Малярия – это комплекс инфекционных патологий трансмиссивного характера, носителем которых является комар рода Anopheles, протекающих с развитием патогномоничной клинической картины в виде специфической лихорадки, озноба, спленомегалии, гепатомегалии, анемии. Различные клинические формы малярии склонны к развитию хронизации процесса с частыми рецидивами клинической симптоматики. Возбудителем малярии является паразит рода Plasmodium.
Малярия – это комплекс инфекционных патологий трансмиссивного характера, носителем которых является комар рода Anopheles, протекающих с развитием патогномоничной клинической картины в виде специфической лихорадки, озноба, спленомегалии, гепатомегалии, анемии. Различные клинические формы малярии склонны к развитию хронизации процесса с частыми рецидивами клинической симптоматики. Возбудителем малярии является паразит рода Plasmodium.
Тропическая малярия становится причиной ежегодного инфицирования 500 миллионов человек, из которых около трех миллионов случаев заканчивается смертельным исходом. Максимальный уровень заболеваемости малярией отмечается в районах Африки, где больше всего наблюдается инфицирования среди детей младшего возраста. Ежегодно растет показатель смертности, несмотря на то, что лабораторная диагностика малярии претерпевает положительные изменения.
Тропическая малярия относится к одной из древнейших инфекционных патологий, и первые случаи ее регистрации были отмечены в Западной Африке. Данные молекулярного и генетического исследования свидетельствуют о том, что предшественником плазмодия было свободноживущее простейшее, что имеет способность к фотосинтезу, в связи с чем, возбудитель приспособился сохранять жизнедеятельность в просвете кишечника водных беспозвоночных. Кроме того, передача малярии осуществлялась через личинки древних представителей насекомых отряда Diptera. В настоящее время инфекционистами рассматривается передача малярии исключительно через комаров рода Anopheles.
Прививки от малярии, к сожалению, не используется в качестве профилактического мероприятия, однако совместное использование барьерных методов защиты от комаров и медикаментозного метода профилактики позволяет эффективно бороться с распространением данной патологии.
Возбудитель малярии
Возбудителем малярии является только плазмодии, из которых в отношении человека проявляет патогенность только четыре вида. Последние научные исследования, посвященные вопросу изучения этиопатогенеза развития малярии, закончились выводами о том, что патогенностью в отношении человека помимо известных четырех видов, имеет вид Plasmodium knowlesi, что провоцирует развитие заболевания в юго-восточных азиатских странах. Заражение здорового человека возбудителем малярии происходит в результате инокуляции самкой комара большой концентрации спорозоитов в циркулирующую кровь и лимфу восприимчивого организма, что имеет место при кровососании.
В потоке циркулирующей крови малярийный плазмодий в стадии спорозоита находится очень кратковременный период, после чего возбудитель стремительно проникает в гепатоциты, что сопровождается развитием печеночной стадии патогенеза малярии. Малярийный плазмодий размножается бесполым методом (шизогонией), в результате которого образуются шизонты печеночного типа в максимальном количестве 40000 а название их происходит от места размножения спорозоитов. В дальнейшем печеночные шизонта попадают в общий кровоток зараженного человека. Некоторые виды малярии, в частности вызываемых штаммом P. Vivax, отличаются длительным периодом пребывания печеночных шизонтов в паренхиме печени, откуда в общий кровоток они поступают не ранее чем через десять месяцев после образования. В некоторых ситуациях может наблюдаться еще более длительная персистенция плазмодия в печени в форме мерозоитов, что становится причиной развития хронической формы заболевания с частыми периодами рецидива, обусловленного дозированным выходом возбудителя из печеночной паренхимы в циркулирующую кровь.
Патогномоничные клинические проявления малярии проявляются на патогенетической эритроцитарной стадии развития малярийного плазмодия, которая заключается в прикреплении мерозоитов на поверхности эритроцитов с помощью специфических рецепторов, которые могут значительно отличаться в зависимости от вида возбудителя.
В условиях природы малярия развивается в роли естественно-эндемичной, протозойные, антропонозной, трансмиссивной инфекции. В качестве источника распространения малярии инфекционистами рассматривается пациенты, страдающие данным заболеванием в активной клинической форме, а также паразитоносители, кровь которых может содержать гаметоциты. Наибольшей контагиозностью обладает больной человек, у которого отмечается высокая паразитемия и малая напряженность иммунитета. Паразитоносители провоцируют распространение инфекции редко, так как в них в течение длительного времени формируется антипаразитарный иммунитет, результатом которого является выработка антител, которые блокируют формирования гаметоцитов. Категорией риска распространения инфекции являются дети, которые отличаются высоким уровнем паразитемии и вместе с тем, несовершенством функционирования иммунного аппарата.
Больной малярией человек или паразитоноситель считается заразным все время, пока в его крови присутствуют гаметоциты. Для всех видов, кроме тропической малярии, характерно образование гаметоцитов в организме зараженного человека с первых дней болезни, а их исчезновение происходит одновременно с шизонтами. Тропическая малярия отличается более поздним поступлением гаметоцитов в крови (не ранее семи суток после дебюта клинических проявлений) и длительной их циркуляций в общем кровотоке (до двух месяцев после нивилирования шизонтов), поэтому пациенты, страдающие этой формой малярии, а также больные тропической малярией могут длительное время являться источником распространения инфекции, даже после полного купирования клинических проявлений.
Если рассматривать возможные патогенетические пути заражения каким-то вариантом малярии, инфекционисты разделяют трансмиссивный, постгемотрансфузионный и фетотрансплацентарный механизмы.
В роли переносчика плазмодия при трансмиссивном способе следует рассматривать разные виды комаров Anofeles. Для нормального процесса развития и жизнедеятельности плазмодиев в организме комара должны соблюдаться условия в виде поддержания температурного баланса. Так, для развития спорозоитов необходимым является поддержание температуры более +16°С. Данная особенность объясняет некоторую сезонность заболевания. В странах с умеренным климатом пик заболеваемости малярией приходится на летние месяцы, в то время как в африканских районах данное заболевание регистрируется одинаково часто на протяжении всего года.
Гемотрансфузионный способ заражения малярией становится возможным при нарушении медицинскими работниками правил использования оборудования, предполагает контакт человека с кровью (инъекции, интубация, установка катетера). Кровь, зараженная возбудителями малярии опасна для окружающих в течение двух недель, что следует учитывать при проведении гемотрансфузий.
Фетотрансплацентарное заражение плода от больной малярией матери происходит непосредственно в момент рождения ребенка, когда формируется прямой контакт ребенка с зараженной кровью матери. В этом случае при малярии формируется стадия тканевой шизогонии.
Восприимчивость населения к малярии очень высокая, однако, наблюдается относительно устойчивая невосприимчивость представителей негроидной расы к специфического возбудителя малярии P. Vivax. Наибольшее распространение относительно географических границ получила трехдневная малярия вызывается P. Vivax. Тропическая малярия встречается только в регионах Африки, что обусловлено требованием ее возбудителя к поддержанию высокого температурного режима для осуществления шизогонии. Эпицентром развития малярии, вызванной P. Ovale являются страны Центральной Африки и Таилланд.
Инфекционистами принято разделять очаги малярии на несколько категорий, в зависимости от особенностей распространения инфекции. Так, псевдоочагом называется местность, в которой отмечалось развитие завозных эпизодов малярии, но в нем нет благоприятных условий для распространения заболевания. В ситуации завозной малярии на территорию, где есть условия для распространения данной инфекции, следует использовать термин «потенциальный очаг». В роли активного очага следует рассматривать местность, на которой были зарегистрированы местные случаи заражения, а также осуществлялась непосредственная передача возбудителя. Активным стойким очагом малярии считается тот, в котором отмечается длительное местное заражение, а также непрерывная передача инфекции. Неактивным является тот очаг, на территории которого была полностью прекращена передача малярии, а также в течение двух лет не было зарегистрировано ни одного случая заражения среди местного населения.
В зависимости от способа заражения малярией инфекционистами различается два варианта данной патологии – спорозоитный и шизонтный. Спорозоитный тип малярии развивается при естественном заражении через комара, после чего плазмодий последовательно проходит тканевую и эритроцитарную фазы шизогонии. При шизонтном способе заражения полностью отсутствует тканевая стадия, что предопределяет специфичность клинических проявлений и должно учитываться при выборе схемы лечения пациента.
Симптомы и признаки малярии
Патогенетической основой для формирования специфической клинической симптоматики малярии является эритроцитарная шизогония.
Самым патогномоничным клиническим критерием малярии является развитие специфической лихорадки, которая возникает в момент развития максимальной концентрации возбудителя в циркулирующей крови. Так называемый «пирогенный порог» представляет собой минимальную концентрацию малярийного плазмодия в 1 мл крови, способную провоцировать развитие лихорадочного синдрома, и показатель его прямо коррелирует с индивидуальными свойствами организма, а также функцией иммунного аппарата человека. После перенесенной малярии в любой клинической форме у человека формируется «пирогенный порог», который значительно превышает таковой при первичном инфицировании. Таким образом, для развития реинфицирования малярии, необходимо попадание в организм человека большей концентрации возбудителя.
Клиника малярии напрямую зависит от ее этиопатогенетической формы, однако все виды малярии сопровождаются развитием лихорадочного синдрома приступообразного характера, спленогепатомегалии и анемии .
Малярия относится к инфекционным патологиям, клинические проявления которых отличаются стадийностью развития (латентный период инкубации, острая клиническая стадия, вторичный латентный период и рецидивирующая стадия). Инкубационный период при каждом виде малярии может значительно варьировать по временным сроки, однако, окончание его всегда сопровождается развитием продромальных симптомов в виде разбитости, мышечной, головной боли и познабливания.
Характерным клиническим маркером первичного острого периода при малярии является развитие повторяющихся приступов лихорадочного синдрома, характеризующиеся стадийностью течения. Продолжительность озноба составляет в среднем три часа, во время которого у пациента на фоне гектической температурной реакции отмечается выраженный акроцианоз , учащение пульса , тахипноэ, артериальная гипертензия . В дальнейшем пациента начинает беспокоить резкая головная боль , ощущение «внутреннего жара», гиперемия верхней половины туловища и особенно лица, психомоторное возбуждение, кратковременные эпизоды нарушения сознания. Заканчивается эта клиническая стадия развитием резкого профузного потоотделения и понижение кожной температуры, в связи с чем общее состояние пациента значительно улучшается. Продолжительность периода апирексии и цикличность развития приступа лихорадки при малярии напрямую зависит от ее этиопатогенетической природы.
Во время острого приступа малярии отмечается ряд объективных признаков в виде гепатоспленомегалии, анемии, миокардиодистрофических расстройств, невралгии, невритов, мигрени, нефрита. Кратность лихорадочных периодов при малярии составляет в среднем 10 – 12 после чего наступает клиническая латентная стадия. Рецидивы заболевания чаще всего возникают при несвоевременной медикаментозной коррекции.
При трехдневной малярии инкубационный период может варьировать от десяти суток до одного года. Клиническая картина заболевание дебютирует, как правило, остро с появления инициального лихорадочного синдрома, после которого развивается интермиттирующая лихорадка с кратностью нападений на одни сутки. Продолжительность периода жара в среднем составляет два часа, возникает преимущественно утром. Развитие гепатоспленомегалии отмечается в начале приступов, а анемический синдром формируется через три недели. Продолжительность трехдневной малярии с учетом рецидивов составляет в среднем два года.
Подобными клиническими проявлениями характеризуется малярия овале, однако интенсивность клинических симптомов при ней менее выражена. Приступ лихорадки развивается, как правило, в вечернее время, а средняя продолжительность всей болезни составляет около трех лет, так как при данном виде малярии могут наблюдаться отдаленные рецидивы.
Доброкачественным течением отличается четырехдневная малярия, инкубационный период которой составляет в среднем один месяц. Кратность развития приступа лихорадки составляет двое суток, а объективные признаки в виде спленогепатомегалии и анемии развивается крайне редко. Характерным клиническим маркером четырехдневной малярии является развитие самопрогрессирующего нефротическиго синдрома, что проявляется в виде отеков, массивной протеинурии, гипертонии (более характерен для детей).
Тропический вид малярии отличается коротким инкубационным периодом, не превышающим семи суток, а также наличием ярко выраженного продромального периода, проявляется недомоганием, усталостью, головной болью, болью в суставах, тошнотой, потерей аппетита, чувством познабливания. У части больных, что страдают на тропическую малярию, могут отсутствовать патогномоничные симптомы в виде слабо выраженного озноба, длительного периода лихорадки более 40 часов, отсутствие профузного потоотделения. Для течения тропической малярии характерно развитие церебральных явлений, что проявляются головной болью, спутанностью сознания, бессонницей, судорогами, гепатитом с холемией, абдоминальным синдромом и нарушением функции почек. Средняя продолжительность клинической картины тропической малярии составляет шесть месяцев, а при затяжном течении – один год.
Лица, первично контактируют с возбудителем малярии, а также люди, страдающие нарушением функции иммунной аппарата, склонны к развитию осложненных форм заболевания, формирование которых обусловлено критически высоким уровнем паразитемии.
Малярийная кома представляет собой церебральную патологию, отличается молниеносным нарастанием внутримозговых неврологических нарушений и высоким показателем летальности, которая достигает уровня 90%, что является крайне неблагоприятным прогностическим признаком.
Гемоглобинурийная лихорадка, обусловленная активизацией внутрисосудистого гемолиза, также отличается тяжелым течением и быстрым развитием острой почечной недостаточности.
Дети, которые проживают в эпидемически опасных по распространению малярии районах, очень склонны к развитию данной патологии. Наименьший показатель заболеваемости наблюдается среди новорожденных детей, так как они пассивно иммунизируются от матери. Наиболее тяжелое течение малярии с высоким уровнем летальности наблюдается среди детей раннего возраста. Основным патогномоничным клиническим признаком в этой ситуации выступает малярийный пароксизм, на фоне которого у ребенка развивается повышенная судорожная готовность, многократная рвота, абдоминальный болевой синдром.
Диагностика малярии
Дополнительная лабораторная диагностика малярии должна быть связана с анализом клинической симптоматики, данными эпидемиологической и географической обстановки в данном регионе. Верификация этиопатогенетического варианта малярии может быть достоверной только после получения результатов лабораторного анализа крови.
В качестве лабораторных методов диагностики малярии чаще всего используются паразитологические и иммунологические методики обследования пациента.
Под паразитологическим методом подразумевается гемоскопия (исследование тонкого мазка или толстой капли крови). Достоверным считается обнаружение в препарате крови какой эритроцитарной стадии малярийного плазмодия. Уровень достоверности паразитологических методов диагностики прямо коррелирует с уровнем профессионализма лаборанта, проводящего исследование, а также от соблюдения всех тонкостей проведения данного специфического исследования.
При паразитологическом исследовании следует отдавать предпочтение использованию толстой капли крови, так как при данной методике значительно выше процент выявления возбудителя малярии, чем при исследовании тонкого мазка. Вместе с тем, если есть необходимо оценить вид возбудителя – следует исследовать тонкий мазок крови. Кровь для исследования может забираться у пациента или паразитоносителя в любом периоде заболевания, даже при условии полного купирования клинических проявлений в периоде реконвалесценции.
Всемирная ассоциация паразитологов рекомендует исследовать сто полей зрения в анализе толстой капли, причем даже обнаружение возбудителя в первых полях зрения не является основанием для прекращения исследования других полей, с целью исключения возможной микст-инфекции. Вероятность обнаружения возбудителя в препарате крови непосредственно зависит от степени насыщения циркулирующей крови возбудителем. Так, в паразитологии рассматривается такое понятие как «порог обнаружения», под которым понимается минимальное количество паразитов, которое может быть обнаружено при анализе крови методом исследование толстой капли. Средний «порог обнаружения» при малярии составляет пять малярийных плазмодиев в 1 мкл крови. В ситуации, когда паразитемия превышает порог обнаружения используется термин «патентная паразитемия», а когда находится ниже этого уровня – «субпатентная».
В случае, когда у пациента есть косвенные признаки малярии в виде пребывания в малярийной зоне, гипохромной анемии , наличии пигментофагов в циркулирующей крови, следует исследовать шесть серий толстой капли в течение не менее трех суток. При оформлении заключения лабораторного анализа при малярии обязательно необходимо указывать полное название малярийного плазмодия, а также стадию развития паразита.
В ситуации, когда при лабораторном анализе периферической крови пациента обнаруживаются зрелые трофозоиты и шизонты, следует думать о злокачественной формой малярии.
Пациенты, проживающие в эндемичных районах, имеют частичным иммунным ответом, поэтому при исследовании их крови чаще всего выявляется низкая паразитемия. К ситуациям, затрудняет лабораторную диагностику малярии также относится длительный прием химиопрепаратов, нарушение способа приготовления и окраски препарата крови.
При иммунологических методы лабораторной диагностики малярии обнаруживаются антитела в сыворотке крови, а также растворимые паразитарные антигены. Для выявления специфических антител чаще всего используется непрямая реакция иммунофлюоресценции. Новые серологические методы верификации малярии предусматривают использование люминесцирующих иммуноферментных сывороток и моноклональные антитела.
В затруднительных ситуациях, а также при низком уровне паразитемии, следует использовать ПЦР-диагностику, которая является достоверной и в то же время дорогой, что ограничивает ее применение.
Лечение малярии
Единственное лекарство от малярии, имеет высокую доказательную базу эффективности, это – Хинин, суточная доза которого составляет 1 г, разделенная на три приема, а продолжительность курса терапии в среднем семь суток. Несмотря на то, что данное лекарственное средство на некоторое время было заменено на Хлорохин, с недавних времен снова стало широко применяться в практике инфекционистов и паразитологов. Вероятно причина этого изменения заключается в развитии мутации малярийных плазмодиев и формировании резистентности к Хлорохину.
В последнее время фармакологами достаточно эффективно разрабатываются новые лекарственные препараты, оказывающие губительное воздействие на малярийных плазмодиев, основу которых составляет экстракт Artemisia annua (Полыни однолетней), однако их высокая стоимость ограничивает применение данных препаратов. С 2006 года французскими фармакологами проводится крупномасштабное рандомизированное исследование, посвященное изучению клинических эффектов и возможности применения нового препарата, действующим веществом которого является Артемизинин, в лечении малярии.
Каждое применяемое лекарство при малярии требует проверки эффективности с целью выявления резистентности плазмодиев и осуществляется данная проверка методом лабораторного подсчета численности возбудителей. Через сутки от начала приема таблетки от малярии при нормальных условиях должно наблюдаться уменьшения паразитемии более чем на 25%, а на третьи сутки показатель концентрации возбудителя в крови не должен быть выше чем 25% от начального. Таблетки от малярии являются неэффективными в ситуации, когда на четвертые сутки после их применения в препаратах крови обнаруживаются возбудители.
Профилактика малярии
Профилактические методики, применяемые с целью предупреждения возможного распространения малярии, предусматривают применение профилактических медикаментозных средств, уничтожение комаров. Медикаментозная прививки от малярии, к сожалению пока не применяется, однако усилия фармакологов направлены на разработку противомалярийной вакцины.
Фармакологические препараты, которые используются в лечебных целях при малярии применяются и в качестве профилактических лекарственных средств. Курс профилактической терапии предусматривает ежедневный прием противомалярийных средств в половинной лечебной дозе или применение препарата один раз в неделю в лечебной дозе. Медикаментозной профилактики при малярии подлежат все лица, которые посещают эпидемически опасные регионы с целью предупреждения возможного заражения, в то время, как местное население использует фармакологическую профилактику крайне редко.
Препаратом выбора в осуществлении медикаментозной профилактики малярии считается Хинин еще с XVII века. Современными лекарственными средствами для профилактики малярии является Мефлохин (расчетная доза составляет 5 мг на кг веса один раз в неделю), Бигумаль по 2 г дважды в неделю). Профилактический эффект при использовании данных препаратов развивается очень быстро, поэтому оптимальным считается прием препарата за неделю до предполагаемого прибытия в эпидемически опасной зоны и одну неделю после возвращения.
В большинстве опасных развития малярии местностях с успехом борются с распространением инфекции методом уничтожения комаров, осушая болота и улучшая санитарные условия. Самым эффективным по уничтожению переносчиков малярии химическим препаратом является ДДТ, который был запрещен к применению в 1970 году, ввиду массового нарушения правил его использования и появления регистраций побочных реакций от его применения. В настоящее время население, эндемичная по малярии предпочитает использовать антимоскитные сетки, защищающие жилье от попадания зараженных комаров и тем самым минимизируя возможность инфицирования человека. Самым оптимальным профилактическим мероприятием является совместное использование сетки и инсектицида в виде аэрозоля. В последнее время были разработаны антимоскитные сетки, пропитанные инсектицидом, которые признаны инфекционистами как эффективный метод борьбы с малярией.
Малярия – какой врач поможет ? При наличии или подозрении на развитие малярии следует немедленно обратиться за консультацией к таким врачам как инфекционист, терапевт.




